Nella pratica clinica reale, le decisioni che contano davvero non si prendono quando la diagnosi è certa, le evidenze sono univoche e l’esito appare prevedibile. Si prendono quando il quadro è ambiguo, le informazioni sono parziali, il tempo è limitato e l’errore può produrre conseguenze irreversibili per il paziente, per l’équipe o per il sistema di cura. È da questa zona grigia — comune a terapia intensiva, oncologia, infettivologia, medicina interna, organizzazioni cliniche — che nasce Decisioni ad Alta Incertezza – Per Medici.
Non è un manuale clinico. Non è un testo di Evidence-Based Medicine tradizionale. Non è un saggio teorico. È un manuale di governo delle decisioni applicato alla clinica reale.
Il problema non è la mancanza di dati, ma il loro uso improprio La medicina contemporanea è ricca di informazioni: trial, linee guida, score, big data, real-world evidence. Il problema non è l’assenza di numeri, ma il loro impiego in contesti che non sono calcolabili. Molte decisioni cliniche vengono trattate come problemi di rischio, quando in realtà sono problemi di incertezza. La differenza è cruciale.
- Il rischio si calcola: esiti noti, probabilità stabili, contesto sufficientemente prevedibile.
- L’incertezza si attraversa: esiti incompleti, probabilità instabili, variabili non osservabili, contesto che cambia mentre si decide.
Applicare strumenti da rischio a problemi di incertezza produce decisioni formalmente corrette ma strutturalmente fragili.
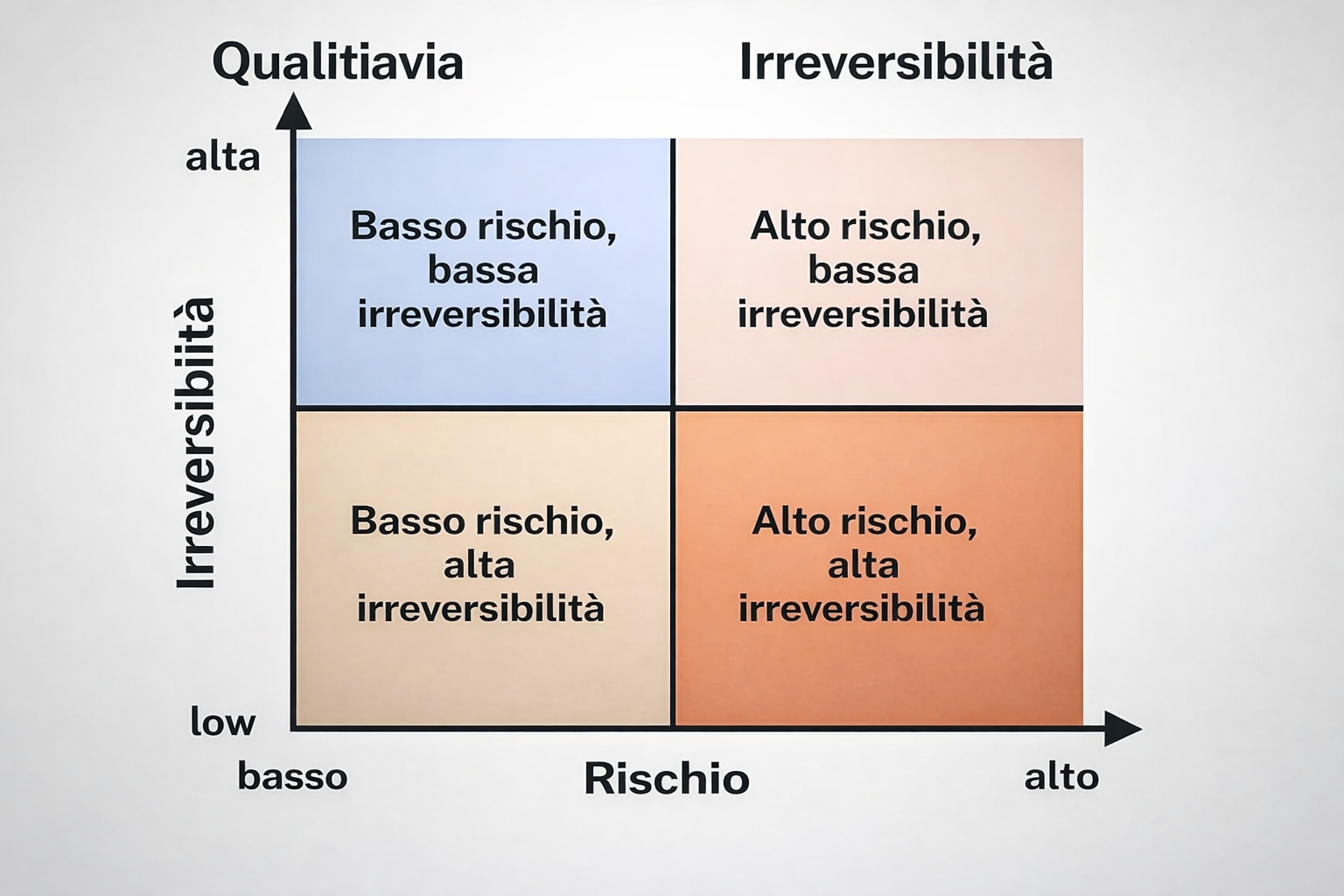
L’errore davvero pericoloso: quello irreversibile In medicina sbagliare è inevitabile. Ciò che distingue una decisione competente da una distruttiva non è l’assenza di errore, ma il tipo di errore che ci si permette. L’errore irreversibile non è “scegliere la terapia sbagliata”. È chiudere opzioni future in modo permanente. Perdita di funzione d’organo che limita trattamenti successivi. Catabolismo e dismetabolismo che riducono recuperabilità. Tossicità cumulative che restringono lo spazio decisionale. Traiettorie terapeutiche imboccate senza vie di uscita. Il libro è costruito attorno a questo criterio: proteggere il futuro prima di ottimizzare il presente.
Decidere non è scegliere: è progettare una traiettoria Uno degli errori concettuali più diffusi in clinica è confondere la decisione con la scelta. Una scelta è un punto. Una decisione è una traiettoria. In condizioni di alta incertezza, la qualità di una decisione non dipende dalla bontà dell’opzione iniziale, ma da:
- reversibilità,
- robustezza agli scenari avversi,
- optionalità mantenuta,
- capacità di fallire lentamente,
- presenza di criteri di revisione e di stop.
Il libro mostra come ridisegnare le decisioni cliniche passando da domande binarie (“quale terapia?”) a domande strutturali (“come imposto la sequenza per non chiudere il futuro se sbaglio?”).
L’ordine delle domande decide prima della risposta Uno dei nuclei centrali del metodo è la sequenza decisionale. Le decisioni cliniche sbagliate non nascono da risposte errate, ma da domande poste nel momento sbagliato. In alta incertezza, l’ordine corretto è sempre:
- Protezione – cosa non posso perdere?
- Reversibilità – posso tornare indietro e a quale costo?
- Robustezza – la decisione regge se l’ipotesi dominante è falsa?
- Optionalità – mantiene spazio di manovra futuro?
- Rendimento – solo ora: vale la pena?
Invertire questa sequenza significa decidere per ansia, non per lucidità.
Quando fermarsi è l’atto più responsabile Il libro affronta esplicitamente uno dei tabù della pratica clinica: quando non decidere o quando fermarsi. Continuare non è sempre sinonimo di responsabilità. Spesso è inerzia cognitiva. Vengono formalizzati criteri di stop non emotivi, basati su:
- emergere di irreversibilità,
- perdita di robustezza,
- esaurimento informativo,
- deriva terapeutica auto-giustificata.
Fermarsi, in questi casi, non è rinunciare. È proteggere ciò che resta recuperabile.

Un metodo, un caso, una struttura trasferibile Il volume segue un unico caso clinico complesso, dall’inizio alla fine, mostrando come gli stessi dati conducano a decisioni diverse a seconda della struttura decisionale adottata. Ogni capitolo è progettato per l’uso reale:
- lettura non lineare,
- applicazione immediata,
- checklist operative,
- consultazione rapida anche in reparto o in MDT.
La qualità di una decisione viene valutata indipendentemente dall’esito, perché in incertezza l’esito non è una misura affidabile della competenza.
Perché questo libro Questo libro non serve a sentirsi più “coperti” dalle linee guida. Serve a diventare più lucidi di fronte all’incertezza biologica e sistemica. Perché quando l’errore può essere irreversibile, la lucidità vale più di qualsiasi hazard ratio favorevole.
Dr. Gianluca Latino Medicina dei Sistemi Svizzera, 2026